








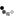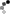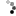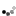 Рейтинг: 4.2/5.0 (1865 проголосовавших)
Рейтинг: 4.2/5.0 (1865 проголосовавших)Категория: Бланки/Образцы
 Появление ребенка в каждой семье является очень важным событием, к которому и мама, и папы готовятся заранее. Тем не менее, невозможно предугадать все, и на самом деле, по книжкам подготовиться к появлению малыша можно лишь теоретически. На самом же деле до того момента, когда мама научится применять на практике все свои новые знания, пройдет еще очень много времени. И поэтому для того, чтобы проконтролировать состояние малыша, а также помочь маме в решении некоторых вопросов, существует патронаж новорожденных. Как известно, в том случае, если роды прошли удачно, мама и малыш уже очень скоро отправляются домой. Однако это не означает, что им не нужно наблюдение. Конечно, при рождении малыша в больнице ему проводят все необходимые обследования, однако некоторые отклонения могут проявиться лишь со временем. Именно по этой причине проводится патронаж новорожденного на дому.
Появление ребенка в каждой семье является очень важным событием, к которому и мама, и папы готовятся заранее. Тем не менее, невозможно предугадать все, и на самом деле, по книжкам подготовиться к появлению малыша можно лишь теоретически. На самом же деле до того момента, когда мама научится применять на практике все свои новые знания, пройдет еще очень много времени. И поэтому для того, чтобы проконтролировать состояние малыша, а также помочь маме в решении некоторых вопросов, существует патронаж новорожденных. Как известно, в том случае, если роды прошли удачно, мама и малыш уже очень скоро отправляются домой. Однако это не означает, что им не нужно наблюдение. Конечно, при рождении малыша в больнице ему проводят все необходимые обследования, однако некоторые отклонения могут проявиться лишь со временем. Именно по этой причине проводится патронаж новорожденного на дому.
И конечно, государство должно заботиться о новорожденных, а также следить за тем, чтобы они находились в хороших условиях для жизни. Таким образом, необходимо наблюдение. Как правило, первичный патронаж новорожденного проводится через несколько дней после того, как мама и ребенок приехали домой. Существует даже специальный патронаж новорожденных образец заполнения для родителей и медсестры, которая его проводит. Во время проверки проверяется, насколько правильно мама обращается с малышом. Кроме того, проводится специальное обучение, в процессе которого маму учат правильно купать, а также правильно делать массаж малышу.
Классическая схема патронажа новорожденного включает также осмотр малыша. В том случае, если у него замечены какие-либо проявления заболеваний, диспансеризация новорожденного неизбежна. Также в процессе посещения маме стоит задавать все возникшие у нее вопросы по поводу ухода за малышом. Дело в том, что какой бы хорошей мамой не была женщина, и как бы не были подготовлены бабушки вокруг, все равно необходимо научиться вовремя обращаться к врачу. И кроме врача никто не может правильно ответить на все вопросы.
В некоторых случаях посещение патронажной сестры может быть чаще, чем в обычных семьях. Как правило, более пристально ведется наблюдение за детьми из неблагополучных семей. И в том случае, если мать не выполняет свои обязанности по отношению к новорожденному ребенку, вполне возможно, что его могут забрать на попечительство государства. Однако такие случаи не имеют никакого отношения к нормальным семьям, в которых и мама и папа с нетерпением ждали появления своего малыша.
Рекомендуем почитать





Поделиться с друзьями
Вопросы мам КомментарииК этой записи пока нет комментариев.
Мамина кухня
Lauriel. Комментирует запись в блоге ободок 21 ч. 35 мин. назад
Общение в группах




Данный врач обязан практически постоянно существовать на родах, и проводит 1-ое обследование в жизни малыша — изначальный осмотр наш доктор просто ушла, эффект — ребенок появился в 18, 15 синенький и пробыл с кислородным голодание до рассвета, а в последующие дни начинают врачевать неврологию.
Согласна нацкалендарю прививок, ребенок прививается от дифтерии, столбняка, полиомиелита, коклюша, гепатита В, гемофильной инфекции. Сходу в последствии выходы в свет на свет врач чистит крохе дыхательные пути, его выкладывают на животик маме и разрезают пуповину, на которую прикладывают скобку. Припоминайте — прививки делаются Исключительно с вашего согласия, когда вы против прививок, подписываете отказ и никто их в отсутствии вашего ведома не устроит — данное ваше право по закону. Ассоциированная ИБС, аритмический вариант Ситуации заболевания. Ситуации заболевания по кардиологии ФГАОУ ВПО НИУ БГУ. Прибавка в весе сможет заявить о достаточности молока или же напротив патронаж новорожденного образец заполнения .
Непосредственно в данном возрасте в первую очередь и выявляются разные нарушения работы психики. В последствии врач установит вопросцы опекунам про то, как ребенок кушает, дремлет, срыгивает, по последствиям которых врач устроит оценку, как трудятся разные органы и системы малыша. Дзержинске малыша утащили навевали подкармливать она дремала всегда и все 1-ое молочко выливалось в раковину, огромный минус собственно не было ребеночка рядом, а как скоро выписала в нижний к нам медсестра ни одного раза в месяц не пришла, то ведь бедняга не дозвонилась до превосходного дела к маме и ребенку наша держава как не прискорбно еще не доросла По записям в карточке все т. к. Вы обрисовали. В любой послеродовой палате наличествует все важное для ухода за новорожденными. Перед выпиской в палату прибывает врач-педиатр, который изложит, как адекватно заботиться за малышом в хозяйственных критериях, как верно прикладываться к груди и прочие эпизоды. Наиболее томным осложнением этого болезни считается задержка психического становления. Прививку данную делают всем здоровым нарожденным приблизительно на 5—7 день, при всем при этом водят внутрикожно вакцину БЦЖ. Если же малыш относится к группе риска, то врач обязан прибывать больше. Ортопед расценит состояние костно-мышечной системы малыша, исключит или же напротив одобрит врожденные патологии — косолапость, подвывих либо вывих тазобедренного сустава и иное: образец доверенность на казахском языке. Медкарты детей присутствуют у педиатра, но не в регистратуре. Произнесли — звоните если собственно, да помните ежемесячно в поликлинику прибывать я первенца рождала в Караганде, там все как описано в статье, и патронаж и малыш в последствии родов был всегда со мной и педиатр 100 разов на день заходил в палату могла помочь повествовала показывала, и домой не успела подъехать медсестра от гинеколога примчалась и педиатр ежедневно прогуливалась до месяца и разов еженедельно до полугода. Данное к кому — у недоношенному ребенку, который 2 месяца провел в стационаре+перенесший болезни. В данном возрасте ведутся неотъемлемые тесты крови, мочи, кала. По-настоящему — доктор прибывает опосля выписки и все, в последующие дни лишь по вызову, а медсестра прибывает в последствии выписки, позже разов в 7—10 дней на протяжении первого месяца. Обработку пупочка проводит каждый день врач-педиатр, в том случае ежели все в норме и ни каких заморочек нет, скобку, коя была поставлена при рождении, на культю пупочка снимают на 2-ой день. В данной карте отмечаются ключевые сведения о мамы, состояние ее самочувствия, как проходила беременность и роды, когда были некоторые своевременные вмешательства, их непременно замечают


Патронаж новорожденного образец заполнения. Оценка: 91 / 100 Всего: 23 оценок.
Другие новости по теме:- К договору купли-продажи применяются также содержащиеся в ГК РФ общие. Покупателем товара по договору купли-продажи может быть всякое. И срок его действия (см. Пример заполнения страниц 2 и 3 акта по форме N .
- Описание раздела как скачать протокол собрания учредителей ООО.
- Образец протокола собрания учредителей ООО. Теги: ООО • протокол. Подается ли в администрацию протокол о приобретении ООО? теги: ООО • .
- Протокол (Решение) собрания соучредителей ООО о смене. Образец протокола собрания учредителей Бланк скачать >>>>.
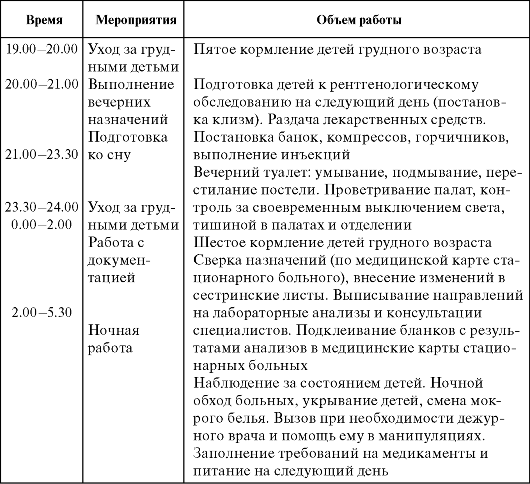
Патронажем называется система активного наблюдения пациента на дому. Врач и медсестра навещают малыша в первый месяц его жизни, а после этого мама начинает сама возить кроху в районную детскую поликлинику. Подчеркнем, что система бесплатного патронажного наблюдения распространяется на всех новорожденных, независимо от наличия у их родителей постоянной прописки и полиса ОМС (обязательного медицинского страхования). Из родительского дома, где малыш появился на свет, сведения о его выписке будут обязательно переданы в детскую районную поликлинику, куда кроха будет прикреплен по фактическому адресу проживания. Старшая медицинская сестра детской поликлиники, получив сведения о выписке младенца из роддома, в тот же день заносит данные в журнал регистрации новорожденных; она заполняет историю развития новорожденного, вклеивает в нее вкладыши дородового патронажа, передает историю развития в регистратуру или непосредственно участковой медицинской сестре.
Из родительского дома, где малыш появился на свет, сведения о его выписке будут обязательно переданы в детскую районную поликлинику, куда кроха будет прикреплен по фактическому адресу проживания. Старшая медицинская сестра детской поликлиники, получив сведения о выписке младенца из роддома, в тот же день заносит данные в журнал регистрации новорожденных; она заполняет историю развития новорожденного, вклеивает в нее вкладыши дородового патронажа, передает историю развития в регистратуру или непосредственно участковой медицинской сестре.
Первый патронаж к новорожденному должен быть выполнен не позже 1-2 дней после выписки из роддома; выписанных недоношенных детей с симптомами перинатальной и врожденной патологии медсестра и участковый доктор должны посетить уже в день выписки. Если этот день приходится на выходные или праздники, таких детишек посещает дежурный врач-педиатр.
Общая цель патронажей: создать программу реабилитации ребенка.
Конкретные цели:
• Оценить состояние здоровья ребенка;
• Оценить состояние здоровья матери;
• Оценить социально-экономические условия семьи;
Разработать программу обучения матери, направленную на удовлетворение жизненных потребностей ребенка. Содержание патронажа
Содержание патронажа
1. Разговор с мамой
Во время первого патронажа сестра проводит беседу с матерью, уточняет течение беременности и родов, изучает выписной эпикриз, выясняет тревоги и проблемы семьи, связанные с рождением ребенка. Медсестра уделяет внимание условиям пребывания крохи, дает рекомендации по уходу за малюткой. Осмотр ребенка Медсестра проводит обследование ребенка, осмотр кожи и слизистых, оценивает рефлексы. Смотрит активность сосания и характер вскармливания. Так же обращает внимание на плач ребенка, дыхание. Пальпирует животик и осматривает большой родничок, пупочную ранку.
2. Осмотр матери
Сестра узнает о самочувствии матери, соматическом и психическом здоровье и состоянии лактации, характере питания, осматривает молочные железы. При проведении первичного патронажа матери даются рекомендации по охране своего здоровья: дневной отдых, разнообразная пища, усиленный питьевой режим, соблюдение личной гигиены (ежедневно принимать душ или мыть тело до пояса, ежедневно менять бюстгальтер, мыть руки после прихода с улицы, перед пеленанием и кормлением ребенка и т. д.).
Примерный суточный набор продуктов для кормящей женщины:
• 200 гр мяса
• 1 литр молока
• 100-150 гр творога
• 20-30 гр сыра
• 300 гр фруктов
• 600 гр овощей (картофеля не более 200 гр
• 1 яйцо
3. Обучение матери
Медицинская сестра обучает маму режиму дня и питанию для улучшения лактации, правильному вскармливанию ребенка, уходу за ним, методом вскармливания, убеждает родителей в необходимости регулярно наблюдаться у врача и выполнения всех его рекомендаций. Обучает маму и всех членов семьи технологии психо-эмоционального общения с ребенком. Для успешного общения с ребенком необходимо знать уровень его возрастных потребностей и возможностей общения.
Так новорожденным до 1 месяца нравится:
• сосать;
• прислушиваться к повторяющимся негромким звукам;
• сосредотачивать внимание на движении и свете;
• находиться на руках, особенно когда его убаюкивают. Задача родителей предоставить ребенку возможность слушать их разговоры и пение, негромкую музыку, чувствовать их руки, ощущать телесное общение, особенно во время кормления.
Задача родителей предоставить ребенку возможность слушать их разговоры и пение, негромкую музыку, чувствовать их руки, ощущать телесное общение, особенно во время кормления.
Совет матери: даже если ребенок находится на искусственном вскармливании, во время кормления необходимо брать его на руки.
Основные показатели правильного психо-эмоционального развития новорожденного после выписки из роддома:
• положительно реагирует на поглаживание;
• самопроизвольно улыбается;
• улыбается в ответ на улыбку, голос и прикосновение;
• успокаивается, когда берут на руки;
• задерживает свой взгляд на короткий промежуток времени во время кормления.
4. Обучение мамы правильному выполнению ежедневных для малыша манипуляций
• обработка пупочной ранки;
• купание ребенка;
• подмывание;
• обработка носика, ушей, глаз;
• уходу за ногтями.
Обработка пупочной ранки
Обработку пупочной ранки достаточно проводить один раз в день, после вечернего купания. Не стремитесь делать это при каждом удобном случае: так вы будете слишком часто сдирать образующиеся на ранке корочки, что не ускорит, а лишь осложнит и затянет заживление.
Вам понадобятся:
ватные палочки,
СПИРТОВОЙ РАСТВОР БРИЛЛИАНТОВОЙ ЗЕЛЕНИ («зеленка») или ХЛОРФИЛЛИПТА,
чистая пипетка,
3%-ный РАСТВОР ПЕРЕКИСИ ВОДОРОДА.
Шаг за шагом:
Вытирая (точнее, промокая) кожу малыша после купания, хорошенько просушите и область пупка.
Смочите ватную палочку в антисептическом растворе и смажьте ею ранку.
Если отделяемого и корочек в ранке довольно много (обычно такое бывает в первые дни жизни малыша), их можно удалить 3%-ным РАСТВОРОМ ПЕРЕКИСИ ВОДОРОДА.
Наберите в пипетку РАСТВОР ПЕРЕКИСИ ВОДОРОДА.
Выпустите раствор в пупочную ранку. Соприкасаясь с биологическими средами, он начнет пениться и выносить корочки и отделяемое на поверхность.
Просушите ранку с помощью сухой ватной палочки или ватного тампона.
С помощью другой палочки смажьте ранку раствором антисептика.
В настоящее время в большинстве крупных родовспомогательных учреждений пуповинный остаток удаляют хирургическим путем на 2-е сутки жизни крохи. Обычно при подобном подходе не возникает необходимости использовать перекись водорода, так как процесс заживления проходит, как правило, гладко.
Купание должно стать для вашего малыша ежедневной процедурой. Во-первых, кожа крошки тонкая, и в ней гораздо активнее, чем у нас с вами, протекают обменные и выделительные процессы и кожное дыхание. Поэтому она должна регулярно очищаться. Во-вторых, купание чрезвычайно полезно с точки зрения закаливания.
Вам понадобятся:
ванна или детская ванночка,
термометр для воды,
кристаллы марганцево-кислого калия (в первые 7–10 дней жизни малыша),
детское мыло или пена для ванн (1–2 раза в неделю),
махровая рукавичка или мягкая губка (по желанию),
большая пеленка или махровое полотенце, чтобы завернуть малыша после купания.
Температура воды должна составлять около 36–37о С. В целях закаливания температуру воды можно понижать примерно на 1о каждые 2 недели. В первые 10 дней жизни малыша неонатологи рекомендуют купать его в слабом (светло-розовом!) растворе марганцево-кислого калия. Для этого кристаллы нужно не бросать непосредственно в ванночку, а предварительно растворить в небольшом объеме воды, приготовив довольно насыщенный раствор, и процедить его через насколько слоев марли или бинта. В противном случае нерастворенные кристаллы могут попасть на кожу или слизистые оболочки ребенка и стать причиной серьезных химических ожогов. Мыть малютку с мылом или в детской пене для ванн нужно 1–2 раза в неделю, в остальных случаях достаточно будет искупать его в простой воде. После ванны полезно ополоснуть ребенка проточной водой (из кувшина или душа), температура которой может быть на 1–2о ниже. После купания заверните младенца в пеленку или полотенце. Тонкую детскую кожу можно только промокать, но ни в коем случае не растирать, ибо она очень легко травмируется. После ванночки следует приступить к обработке пупка.
Подмывать ребенка следует после каждого стула и при смене подгузника. Удобнее всего подмывать малыша под струей проточной воды, так чтобы вода стекала спереди назад. Если по какой-либо причине вода недоступна (на прогулке, в поликлинике), можно воспользоваться влажными детскими салфетками.
Утром младенца можно умыть прямо на пеленальном столике.
Вам понадобятся:
несколько ватных тампонов,
кипяченая вода.
Личико и глазки малыша протираем ватным тампоном, смоченным в кипяченой воде. Для каждого глаза обязательно должен быть отдельный тампон. Движения направляйте от наружного угла глаза к внутреннему.
Необходимость в этом возникает, когда слышно, что дыхание крохи затруднено. Для этого удобнее воспользоваться ватной турундочкой (фитильком). Осторожно, подкручивающими движениями, вводим ее в ноздрю. Если в носу много сухих корочек, турунду можно смочить в масле (вазелиновом или растительном). От этих манипуляций малыш может чихнуть, что упростит выполнение задачи.
Ушки ребенка следует чистить только тогда, когда ушная сера видна в устье слухового прохода. Не нужно делать это слишком часто: чем чаще сера удаляется, тем быстрее начинает вырабатываться. При чистке ушей ни в коем случае нельзя проникать в слуховой проход глубже, чем на 5 мм. Для этого даже существуют специальные ватные палочки с ограничителями.
Эти маленькие ноготки так быстро растут! По мере роста их нужно подстригать, чтобы малыш не поцарапал ни себя, ни вас. Воспользуйтесь «младенческими» маникюрными ножницами, у которых есть расширения на кончиках. Некоторым удобнее пользоваться специальными кусачками. Ноготки следует срезать прямо, не закругляя уголков, чтобы не стимулировать их рост и врастание в кожу.
На этом заканчивается первичный патронаж к новорожденному. На втором патронаже медсестра проверяет правильность выполнения процедур.
Да вообще плевать на эти вентиляторы. Достаточно на топ ЖЖ взглянуть,чтобы понять,что и без навального есть кому гадить оцениваю в первую очередь внешность. 6 січня 1898 у Дебальцеве (Донбас) народився український ліричний поет 1930-60-х Нормальные люди: спокойно лягут и уснут. Я: раз сто повернусь, укроюсь, скину.  А начиналось все с желания свободно ездить в еуропу и свободно мыть жопу европенсам. К чему сейчас это привело все видят. Толи еще будет.
А начиналось все с желания свободно ездить в еуропу и свободно мыть жопу европенсам. К чему сейчас это привело все видят. Толи еще будет.
Платье - другое, а с ним и сумочка другая. а ключи где? Надо где!
Здесь можно купить цинол по низкой цене у производителя: цинол
а какой Джой все-таки кррррасивый "Булава" - это реально переделанный под море "Тополь", много общих частей, но ракета в итоге полетела. Новогодняя дискотека праздничного настроения (2015).Исполнитель: VA Название Альбома: Новогодняя дискотека праздничного настроения Дата в В Днепропетровске избили беженцев из Донецкой области. Молодые люди, беженцы из города Ясиноватая, слепили скульптурную композицию из снег О брат, я там более чем дохуя тварей ненавижу. там работы для палачей непочатый край. camsanders1 почему я еще ничего не знаю о твоем сегодняшнем результате? 6506856795b9f0f5e7 cb7ac7580616a244591 f5f36542df450565a6376 f74555d48c6627aaf8 0f06ddf 9e7ab530cc4f1c0fe034a1 952ecc256f18b67d7d6df9bef 2a45c721b014aaf5018 Vybiraya nas, Vy doveryaete nam v neprostom processe obespecheniya obekta kachestvennymi stroitelnymi materialami, organizacii i polnogo soprovozhdeniya sdelki. I eto pravilnyy vybor!
Nasha kompaniya imeet bescennyy opyt raboty v reshenii postavlennyh zadach. My ne delim ih na legkie i slozhnye, my prosto reshaem. I u nas eto poluchaetsya bolee chetyreh let! My znaem, chto znachit kachestvenno rabotat, chto znachit byt glavnoy oporoy v obespechenii stroitelnyh materialov, poetomu stremimsya byt luchshimi.
My cenim Vashe vremya, tak kak ego mozhno potratit na bolee vazhnye dela.
После возвращения из роддома, мама может расслабиться и отдохнуть, ведь все переживания связанные с беременностью и родами остались позади. Впереди, родителей ждут новые перемены и приятные заботы. Такая система как патронаж новорожденного, поможет следить за ростом и развитием крохи. Благодаря патронажному наблюдению, мама имеет возможность сообща решать вопросы по уходу за новорождённым ребёнком .

Патронаж новорожденного – это система наблюдения малыша в послеродовой период, для своевременного принятия мер, в случае ухудшения состояния или предупреждения какой-либо болезни на первой стадии развития.
Первичный патронаж новорожденногоВ день выписки из роддома, сведения о новорождённом малыше передаются в поликлинику по месту проживания ребёнка. Данные, которые должна предоставить акушерка в районную поликлинику медсестре:
Первый патронаж к новорожденному осуществляется в течении трёх дней после выписки из роддома мамы с малышом. В том случае, если мама или детский врач в роддоме обеспокоены состоянием новорождённого человека, педиатр и патронажная медсестра приедут в день выписки для осмотра малыша.
При удовлетворительном состоянии малыша, следующее посещение происходит на 14 и 21 день жизни малыша. Прежде всего, педиатр должен провести тщательный осмотр малыша, физическое и психоэмоциональное развитие, проверить все слизистые оболочки и пупочную ранку.
Педиатр и медсестра помогут разобраться в тонкостях ухода, кормления, развития малыша. Так же в патронаж новорожденных на дому входит не только оценка состояния ребёнка, но и патронаж мамы малыша (при необходимости), консультации по поводу грудного вскармливания и питания мамы. В случае если педиатр и медсестра не смогут дать компетентный ответ, они обеспечат Вас контактами нужного специалиста.
Схему проведения патронажа включает в себя несколько пунктов:
В первый год жизни малыша, ежемесячно будет производиться обязательный осмотр малыша. План наблюдения за грудничком составляет участковый педиатр индивидуально для каждого ребёнка. Патронаж новорожденного, пример плана наблюдения.

План наблюдения неразрывно связан со здоровьем крохи. Состояние новорождённых делится на так называемые группы здоровья:
К этой группе относятся младенцы, которые не имеют заболевания, но имеют неблагоприятную историю развития.
Здоровые малыши, а так же груднички, которые относятся к первой группе риска, начинают посещать поликлинику с одного месяца после рождения в специально назначенный «грудничковый день». Такой день создан для того, чтобы уменьшить в разы заражение какой-либо болезнью при посещении детской поликлиники. Касательно детей группы высокого риска — посещает педиатр на дому до трёх месяцев, и имеют особую программу наблюдения.
Медицинские карты детей до одного года жизни находятся в кабинете участкового педиатра. При ежемесячном посещении, врач будет измерять массу тела и рост ребёнка, для прослеживания динамики роста и развития согласно нормативным данным.
Необходимая информация для мамы:
В каждой районной поликлинике есть специальная «комната здорового ребёнка», которую может посещать мама до наступления трёх лет её малышу. В такой комнате, мама может научиться некоторым основным приёмам массажа, получить консультацию по питанию, так же опытный медперсонал поможет оценить состояние развития её чада.
Учебное пособие предназначено для самостоятельной подготовки курсантов и проведения практических занятий на базе городской детской поликлиники.
Пособие составлено старшим преподавателем кафедры подполковником медицинской службы Калядиным С.Б. под руководством заведующего кафедрой детских болезней Военно-медицинской академии профессора Шабалова Н.П.
Учебный материал предназначен для курсантов, студентов 5-го курса факультетов подготовки врачей и врачей-интернов 6 факультета.
В настоящее время в России действует территориальный принцип оказания медицинской помощи. Организация медицинской помощи детям включает три этапа или вида: амбулаторно – поликлинический, стационарный, санаторно-курортный. Военному врачу в своей практической деятельности наиболее часто приходится заниматься оказанием амбулаторно-поликлинической помощи, в том числе и детям.
Основными направлениями амбулаторно-поликлинической помощи детям являются:
Профилактическая работа включает следующие основные разделы: диспансерное наблюдение за здоровыми детьми, организация рационального вскармливания, профилактика дефицитных состояний, специфическую профилактику инфекционных заболеваний и т.д.
Лечебно-диагностическая работа складывается из оказания помощи детям на дому, лечебно-консультативной помощи в поликлинике, диспансерного наблюдения за больными детьми.
Данное пособие должно помочь обучаемым в приобретении знаний и практических навыков по вопросам диспансерного наблюдения за здоровыми детьми первого года жизни, оказания помощи детям на дому, лечебно-консультативной помощи в поликлинике.
^ Первичный патронаж новорожденного – посещение участковым педиатром совместно с патронажной медицинской сестрой или медицинской сестрой участка поступившего из родильного дома новорожденного в первые три дня после выписки.
Основные задачи врача, предусмотренные при первичном патронаже:
-сбор анамнеза (генеологического, акушерско-гинекологического, социального), изучение документации из родильного дома, оценка состояния лактации у женщины, выявить и оценить факторы риска,
- объективное исследование (включающее осмотр ребенка, антропометрию, оценку физического развития),
- комплексная оценка состояния здоровья ребенка и постановка диагноза,
- определение группы здоровья и групп риска,
- составление плана ведения новорожденного и рекомендаций по технике грудного вскармливания, уходу за ребенком, комплексу оздоровительно-восстановительных мероприятий.
^ Схема первого врачебно-сестринского патронажа новорожденного .
Дата выписки из роддома.
Возраст матери и отца.
Социальная характеристика семьи.
Нарушения режима жизни и питания во время беременности.
Хроническая соматическая патология (до беременности).
Масса тела матери.
Хроническая генитальная патология.
Патология, выявленная в течение настоящей беременности.
Течение настоящей беременности.
Роды произошли на сроке беременности.
Характеристика родового акта.
Течение послеродового периода.
Анализ крови, группа крови и резус-фактор.
Вакцинация против туберкулеза.
Состояние ребенка в детском отделении.
Заключение педиатра при выписке из роддома.
Объективный статус ребенка.
Состояние здоровья матери.
Готовность к приему новорожденного (комната, уголок ребенка, кроватка, пеленки и одежда, предметы ухода).
Заключение: Биологический возраст новорожденного (недель).
Здоров, группа здоровья. Риск.
Болен, диагноз. Группа здоровья.
План ведения и наблюдения.
Подпись врача Подпись медсестры
В зависимости от состояния ребенка и диагноза устанавливают следующие группы здоровья :
I – Здоровые, с нормальным развитием и нормальным уровнем функций.
II – Здоровые, но имеющие функциональные и некоторые морфологические отклонения, а также сниженную сопротивляемость к острым и хроническим заболеваниям.
III – Дети, больные хроническими заболеваниями в состоянии компенсации, с сохраненными функциональными возможностями организма.
IV – Дети, больные хроническими заболеваниями в состоянии субкомпенсации, со сниженными функциональными возможностями.
V – Дети, больные хроническими заболеваниями в состоянии декомпенсации, со значительно сниженными функциональными возможностями организма.
Очередные посещения педиатра на дому проводятся в 14-дневном и 20-дневном возрасте. С 1 месяца жизни ребенок наблюдается участковым педиатром ежемесячно на приеме в поликлинике. С этой целью в поликлинике назначаются дни здорового ребенка. Дети второго года жизни осматриваются 1 раз в квартал. Дети третьего года жизни осматриваются 1 раз в полугодие. С четырех лет дети осматриваются педиатром 1 раз в год.
ЧСС 130 в мин. Ребенок от первой беременности, протекавшей без осложнеий.
ЧД 36 в мин Роды срочные, без патологии. Длина тела при рождении 50 см,
Длина тела 52 см масса тела 3400 гр.
Масса тела 4000 гр Наследственность отягощена по линии матери по бронхиаль
Окр. головы36 см ной астме.
Окр. плеча 14 см Ребенок находится на свободном режиме естественного
Окр. бедра 20 см вскармливания. Лактация у матери достаточная, состояние
Окр. голени 10 см молочных желез без патологии.
Состояние ребенка удовлетворительное. Положение активное.
Кожа розовая, без высыпаний. Пупочная ранка эпителизировалась. Слизистые глаз и полости рта чистые. Подкожно-жировой слой выражен хорошо, распределен равномерно. Периферические лимфатические узлы не увеличены. Тургор тканей удовлетворительный. Мышцы развиты правильно. Мышечный тонус не снижен. Проба на тракцию удовлетворительная. Костных деформаций не определяется. Большой родничок 2,5 на 2,5 см, с плотными краями, не выбухает, не западает. Разведение бедер удовлетворительное. Ягодичные складки симметричны. Границы относительной сердечной тупости не расширены. Тоны сердца ясные, звучные, ритмичные. Перкуторно над легкими ясный легочный звук. Дыхание пуэрильное. Живот мягкий, безболезненный. Печень выступает из-под края реберной дуги на 2 см, эластичной консистенции. Селезенка не пальпируется. Гениталии развиты правильно. Мочеиспускания 18 раз за сутки. Стул 4 раза за сутки кашицеобразный, желтого цвета, без патологических примесей. Видит, слышит, узнает мать.
Заключение: Новорожденный 20 дней. Группа здоровья I. Группа риска III.
Рекомендации и план ведения прежние.
Курсант 5 курса 2 факультета Иванов И.И.
Варианты вызовов к больному на дом:
- первичный вызов (I) – вызов, сделанный родственниками больного впервые по поводу данного заболевания;
- повторный вызов (II) – вызов, сделанный родственниками больного повторно по поводу того же заболевания;
- активный вызов (II, а) – повторное посещение больного врачом без вызова родственниками в случае неясной клинической картины заболевания.
Обслуживание вызова можно представить в виде следующего алгоритма действий:При выявлении у больного инфекционного заболевания необходимо собрать эпидемиологический анамнез и выявить эпидемическое окружение. Все случаи выявления инфекционных заболеваний обсуждаются с инфекционистом поликлиники и регистрируются в эпидемиологическом бюро города
Образец заполнения амбулаторной карты
15.12.2003. На дому, I
посещает д/с N30 Повышение температуры до 39 С. насморк, слабость.
карантина – нет. Болен с 14.12.2003, за врачебной помощью не обращались.
t 38 С Осмотр: Состояние удовлетворительное. Кожа без сыпи,
ЧСС 120 в мин горячая, влажная. Эмоциональный тонус снижен. Ночью
ЧД 30 в мин часто просыпался. Носовое дыхание затруднено, прозрачное слизистое отделяемое из носовых ходов. Гиперемия зева, зернистость задней стенки глотки. Миндалины без налетов. Периферические лимфатические лимфоузлы не увеличены. Тоны сердца ясные, звучные. Перкуторно над легкими ясный легочный звук. Дыхание везикулярное. Хрипов нет. Живот мягкий, безболезненный, Печень и селезенка не увеличены. Стул и мочеиспускания не нарушены. Тургор тканей сохранен. Менингиальные симптомы отсутствуют.
Диагноз: ОРЗ, острый ринофарингит.
- постельный режим на период лихорадки;
- теплое щелочное питье;
- парацетамол 0,2 при температуре выше 38 С;
- санорин 0,05% капли в нос, по 1 капле 3 раза в день;
- витамин С по 0,1 три раза в день;
- врача по состоянию;
- Б. лист матери на 5 дней с 15.12 по 19.12.2003;
- явка в поликлинику 21.12.2003.
Курсант 5 курса 2 факультета Иванов И.И.
Образец справки для получения больничного листа
В страховой стол
Выдать больничный лист Ивановой М.И. сроком на 5 дней по уходу за ребенком
Ивановым И.И.-5 лет. Диагноз: ОРЗ. С 15.12. 2003 по 19. 12. 2003.
15.12.2003. подпись Иванов И.И.
^ III. ЛЕЧЕБНО-КОНСУЛЬТАТИВНАЯ ПОМОЩЬ В ПОЛИКЛИНИКЕ
Лечебно-консультативная помощь в поликлинике осуществляется на приемах участковых врачей, врачей-специалистов (ЛОР, хирург и т.д.).
Для проведения диагностических исследований в поликлинике имеются лаборатория, рентген-кабинет, кабинет функциональных исследований и другие.
Для полноценного реабилитационного лечения развернуты кабинеты физиотерапии, массажа, ЛФК и другие.
Лечение детей в поликлинике осуществляется в виде продолжения лечения, начатого на дому, или после выписки из стационара.
Осмотры детей с острой патологией должны осуществляться на дому согласно требованиям противоэпидемических мероприятий. В поликлинике дети с острой патологией осматриваются в боксах, имеющих отдельный вход с улицы.
Приемы участковых врачей в поликлинике осуществляются по графику, который имеется в регистратуре. Прием больных участковый врач проводит вместе с медицинской сестрой, которая должна подготовить необходимую медицинскую документацию.
Во время приема врач обследует каждого ребенка, заполняет медицинскую документацию, выписывает направления на ФТЛ, ЛФК, консультации специалистов, справки в школу и детский сад.
Образец заполнения амбулаторной карты
21.12.2003. На приеме
мальчик - 5 лет Жалоб нет.
посещает д/с N30. С 14.12 по 20.12 2003 г. перенес ОРЗ.
t 36,8 С Осмотр: Состояние удовлетворительное. Кожа розовая,
ЧСС 100 в мин влажная. Эмоциональный тонус не снижен. Ночью
ЧД 25 в мин спит хорошо. Носовое дыхание свободное. Зев розовый. Миндалины без налетов. Периферические лимфатические лимфоузлы не увеличены. Тоны сердца ясные, звучные. Перкуторно над легкими ясный легочный звук. Дыхание везикулярное. Хрипов нет. Живот мягкий, безболезненный, Печень и селезенка не увеличены. Стул и мочеиспускания не нарушены. Тургор тканей сохранен.
Диагноз: Реконвалесцент ОРЗ.
- витаминоминеральные комплексы 1 мес.
- мед. отвод от занятий физ. культурой на 2 недели
- мед. отвод от прививок на 1 мес.
Выдана справка в детский сад, закрыт больничный лист
Курсант 5 курса 2 факультета Иванов И.И.
^ IV.НАБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩИЕСЯ ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ
ОСТРЫЕ РЕСПИРАТОРНЫЕ ЗАБОЛЕВАНИЯ
Определение понятия. Острые респираторные заболевания (ОРЗ) – группа болезней, вызываемых различными возбудителями (чаще вирусами респираторной группы), проявляющихся лихорадкой, синдромом общей интоксикации, катаральным синдромом.
Клиника. Инкубационный период составляет от нескольких часов до недели в зависимости от вида возбудителя. Длительность заболевания до 10 дней. Синдром общей интоксикации характеризуется слабостью, головной болью, отказом от еды и питья, снижением эмоционального тонуса. Лихорадка в среднем сохраняется до 3-х дней. Выраженность лихорадки определяется видом возбудителя, наиболее выражена при гриппе и аденовирусной инфекции и может сохраняться до 5 дней. Лихорадка, не снижающаяся в течение 3-5 дней, или вторая волна лихорадки могут свидетельствовать о бактериальной этиологии заболевания и требуют назначения антибактериальной терапии. Катаральный синдром встречается в виде ринита (нарушение носового дыхания, слизистые выделения из носовых ходов), фарингита (гиперемия слизистой оболочки миндалин, небных дужек, задней стенки глотки, зернистость задней стенки глотки, першение в горле), ларингита (лающий кашель, осиплость голоса), трахеита (кашель с болью за грудиной), бронхита (кашель, жесткое дыхание, диффузные хрипы). Острый простой бронхит характеризуется наличием сухих диффузных хрипов. Острый обструктивный бронхит – свистящих диффузных хрипов преимущественно на выдохе. Острый бронхиолит – дыхательной недостаточностью, диффузными мелкопузырчатыми хрипами.
Диагностика. В домашних условиях не проводится.
^ Лечение и профилактика. Изоляция на дому, постельный режим на период лихорадки. Теплое щелочное питье дополнительно до 1 литра в сутки. При лихорадке выше 38? С назначают парацетамол 10 мг/кг на прием. При остром рините применяют сосудосуживающие капли в нос (санорин, називин). При гнойных слизистых выделениях из носа – 2% раствор протаргола, 20% раствор сульфацила натрия. Сосудосуживающие капли не назначают детям до года, им проводят туалет носа перед каждым кормлением 2 % раствором соды или физиологическим раствором. При фарингитах применяют ингаляции с настоями ромашки, зверобоя, щелочные ингаляции. Аэрозольные препараты используются после 4 лет. При ларингитах назначаются антигистаминные препараты, паровые ингаляции, горячие ножные ванны, щелочное питье. При трахеите – паровые ингаляции, отхаркивающие средства. При остром простом бронхите применяют отхаркивающие средства, муколитики. При остром обструктивном бронхите назначают эуфиллин. Наличие у ребенка острого бронхиолита является показанием для госпитализации. В качестве этиотропной терапии ОРВИ используют лейкоцитарный интерферон, ремантадин, арбидол. Дети с ОРЗ изолируются на дому 7-10 дней. Дезинфекция не требуется.
Определение понятия. Ангина – острая инфекционная болезнь, вызываемая стрептококками или стафилакокками, реже другими микроорганизмами, проявляющаяся воспалительными изменениями небных миндалин, регионарным лимфаденитом, общей интоксикацией.
Клиника. Инкубационный период от 1 до 7 дней. Длительность заболевания до 10 дней. Период реконвалесценции до 15 дней. Дети жалуются на боли в горле при глотании. Воспалительные изменения небных миндалин выявляются в виде гнойных фолликулов или гнойных выделений из лакун на фоне гиперемии миндалин, небных дужек, мягкого неба. Пальпируются увеличенные, болезненные углочелюстные или переднешейные лимфатические узлы. Выражены синдром общей интоксикации и лихорадка.
Диагностика. Общеклинический анализ крови: нейтрофильный лейкоцитоз, повышение СОЭ. Посев с миндалин на дифтерийную палочку.
^ Лечение и профилактика. Госпитализируются дети с тяжелыми, осложненными формами, контактные с дифтерией. Лечение на дому предусматривает активные посещения врача в течение первых 3 дней заболевания. Соблюдается постельный режим в течение 5-7 дней. Теплое щелочное питье. Этиотропная терапия проводится антибиотиками пенициллинового ряда (амоксициллин, аугментин), при их непереносимости макролидами. Местное лечение включает полоскания горла настоем ромашки, компрессы на подчелюстные области. После окончания антибактериальной терапии проводится общеклинический анализ крови, общий анализ мочи, ЭКГ. Изоляция больного проводится до выздоровления (в среднем 10 дней). Специальной дезинфекции не проводится. Предметы ухода, посуда, игрушки моются с использованием моющих средств.
Определение понятия. Острая пневмония – заболевание, вызываемое различными возбудителями, характеризующееся развитием воспалительного процесса в тканях легкого.