










 Рейтинг: 4.1/5.0 (1880 проголосовавших)
Рейтинг: 4.1/5.0 (1880 проголосовавших)Категория: Инструкции

До недавних пор больные сахарным диабетом испытывали некоторое неудобство в использовании обычных шприцов. При этом была необходимость носить с собой инсулин в отдельных емкостях и правильно набирать дозировку. Сейчас же с появлением такого изобретения как ручка-шприц для инсулина многие испытали облегчение.
Ручка-шприц для инсулина обладает массой преимуществ:Единственное неудобство ручки-шприца состоит в некотором несоответствии дозировок инсулина. Поэтому необходимо внимательно следить за указанной дозой картриджа (пенфилла) и правильно подбирать их для той или иной ручки-шприца.
Несмотря на прочность ручка-шприц для инсулина иногда может повредиться или игла может сломаться. В этом случае пациент пытается набрать инсулин из ручки в обычный шприц для инсулина, не предусматривая отличие дозировки. Таким образом может произойти передозировка и как итог – появление гипогликемических симптомов, либо недостаток дозы инсулина и в результате – повышение уровня сахара в крови.
По этой причине и во избежания негативных последствий необходимо консультироваться с грамотным врачом перед покупкой инсулиновых принадлежностей.
Шприц-ручки состоят из гильзы (патрона, картриджа) для инсулина, корпуса, механизма автоматического срабатывания поршня, иглы, надеваемой на кончик гильзы, торчащей из ручки (после инъекции игла снимается), колпачка для ручки в нерабочем состоянии и футляра, похожего на футляр чернильной авторучки.
В шприц-ручке имеется кнопка спуска и механизм, позволяющий установить дозу инсулина с точностью 0,5 и 1 Ед.
Преимуществом шприц-ручки является объединение шприца и емкости инсулина и менее трудоемкая процедура инъекций, чем обычным шприцем. Иголки шприц-ручки более короткие, поэтому инъекции делают под углом 75-90 градусов. Иглы настолько тонкие, что вызывают незначительные болезненные ощущения.
Шприц-ручки можно носить в кармане или сумке, они удобны для активных людей, а также для больных с ослабленным зрением - доза устанавливается по щелчкам механизма: 1 щелчок равен 0,5 или 1 Ед.
Выпускают много типов шприц-ручек, имеющих обычно инструкции на русском языке. Из последних моделей можно указать на шприц-ручку "Ново Пен 3", позволяющую вводить до 70 Ед за 1 инъекцию, реже менять гильзу благодаря ее большому объему (300 Ед), делать инъекции быстро и незаметно, использовать полный набор инсулинов, включая 5 готовых смесей. Шприц-ручка "Ново Пен 3 Мэйт" рекомендуется тем, кто боится уколов даже тонкими иглами, а "Ново Пен 3 Деми" предназначена больным, которые нуждаются в малых дозах инсулина и тонкой их корректировке.
Во многих странах шприц-ручки очень популярны. Для больных сахарным диабетом в России шприц-ручки имеют недостатки: они дороги, не подлежат ремонту при поломке, снабжение пенфилльным инсулином для гильз организовано хуже, чем инсулином во флаконах.
"Как пользоваться шприц-ручкой для инсулина" и другие статьи из раздела Заболевания поджелудочной железы
Получить дополнительную информацию, а также записаться на прием к специалисту можно по телефону:
Целоформ - ЕДИНСТВЕННЫЙ СОРБЕНТ РАСТИТЕЛЬНОГО ПРОИСХОЖДЕНИЯ. Разработанный нами состав препарата Целоформ в виде порошка белого цвета, мягкой консистенции, гигроскопичного, с увеличенной сорбционной (в 16 раз) поверхностью в отличии от обычной целлюлозы, предлагается использовать в хирургии, стоматологии, комбустиологии (ожоги), аллергологии, в педиатрической практике и для гигиенических целей. Целоформ изготовлен по оригинальной методике, из биологически чистого сырья, не содержит никаких добавок, выпускается в стерильной и нестерильной форме
Коллахит -раневые повязки для эффективной регенерации поврежденных тканей в ране.
Целоформ - ЕДИНСТВЕННЫЙ СОРБЕНТ РАСТИТЕЛЬНОГО ПРОИСХОЖДЕНИЯ. Разработанный нами состав препарата Целоформ в виде порошка белого цвета, мягкой консистенции, гигроскопичного, с увеличенной сорбционной (в 16 раз) поверхностью в отличии от обычной целлюлозы, предлагается использовать в хирургии, стоматологии, комбустиологии (ожоги), аллергологии, в педиатрической практике и для гигиенических целей. Целоформ изготовлен по оригинальной методике, из биологически чистого сырья, не содержит никаких добавок, выпускается в стерильной и нестерильной форме
Шприц-ручка для инсулина в Казани
Порой жизнь преподносит неприятные сюрпризы, например, сахарный диабет. Раньше такой диагноз был действительно пугающим, но сегодня медицина шагнула далеко вперед, и инсулинозависимые люди имеют возможность жить активно и полноценно, не испытывая неудобств и дискомфорта. Большую роль в вопросе комфорта для диабетиков играют различные приспособления, которые существенно облегчают проведение различных процедур. Например, шприц-ручка или инсулиновый шприц, которые позволяют делать уколы инсулина быстро, практически безболезненно и с максимально точной дозировкой. Купить инсулиновые иглы, шприцы, шприц-ручку в Казани по выгодным ценам вы всегда можете в интернет-магазине Дэнко.РФ.
 Шприц-ручка для инсулина – это специально разработанное устройство для многократного использования, которое позволяет делать инъекции инсулина до 60 единиц за раз. Особенность этого приспособления в том, что в нем имеется сменный картридж с инсулином и механизм, который автоматически приводит в движение поршень.
Шприц-ручка для инсулина – это специально разработанное устройство для многократного использования, которое позволяет делать инъекции инсулина до 60 единиц за раз. Особенность этого приспособления в том, что в нем имеется сменный картридж с инсулином и механизм, который автоматически приводит в движение поршень.
Среди основных особенностей и преимуществ, которыми обладают шприц-ручки Novopen Echo (Новопен Эхо), Novopen (Новопен), HumaPen Luxura (Хума Пен Люксура), HumaPen Luxura HD (Хума Пен Люксура ДТ), HumaPen Ergo II (Хумапен Эрго 2), можно отметить следующее:
Шприц-ручка Автопен с легкостью помещается в дамской сумочке или кармане пиджака. Она незаметна и позволяет проводить инсулинотерапию максимально комфортно и просто.
Выгодно купить шприц-ручку для инсулина в КазаниУ нас вы всегда сможете приобрести именно то устройство, которое будет отвечать всем вашим требованиям. Делая покупку у нас, вы можете быть уверены в безупречном качестве продукции. Уточнить информацию вы можете по телефонам: (843) 51-777-07, +7 987 00-88-4-77.

В аптеках вашего города может быть большой или небольшой выбор инсулиновых шприцев. Все они одноразовые, стерильные и сделанные из пластика, с тонкими острыми иглами. Тем не менее, одни инсулиновые шприцы лучше, а другие хуже, и мы рассмотрим почему это так. Ниже на рисунке представлено устройство типичного шприца для уколов инсулина

При выборе шприца большое значение имеет шкала, которая на нем напечатана. Цена деления (шаг шкалы) — важнейшее для нас понятие. Это разность значений величины, соответствующих двум соседним отметкам шкалы. Проще говоря, это минимальное количество вещества, которое можно набрать в шприц более-менее точно.
Давайте внимательно посмотрим на шприц, который показан на картинке сверху. Например, между отметками 0 и 10 у него 5 интервалов. Это означает, что шаг шкалы — 2 ЕД инсулина. Таким шприцем очень сложно точно уколоть дозу инсулина 1 ЕД или меньше. Даже доза 2 ЕД инсулина будет с большой погрешностью. Это важный вопрос, поэтому остановится на нем подробнее
Шаг шкалы шприца и погрешность дозы инсулинаШаг (цена деления) шкалы шприца — это важный параметр, потому что от него зависит точность дозировки инсулина. Принципы хорошего контроля диабета изложены в статье “Как регулировать сахар в крови малыми дозами инсулина”. Это важнейший материал на нашем сайте, рекомендую его изучить внимательно. Мы даем больным диабетом 1 и 2 типа методику, как снизить потребность в инсулине и держать свой сахар в крови стабильно нормальным. Но если нельзя колоть малые дозы инсулина точно, то будут скачки сахара в крови, а также развиваются осложнения диабета.
Следует знать, что стандартная ошибка — это ? цены деления шкалы шприца. Получается, что когда вы колете инсулин шприцем с шагом шкалы 2 ЕД, то доза инсулина будет ± 1 ЕД. У худощавого взрослого человека, больного диабетом 1 типа, 1 ЕД короткого инсулина понизит сахар в крови примерно на 8,3 ммоль/л. На детей инсулин действует еще в 2-8 раз мощнее, в зависимости от их веса и возраста.
Вывод заключается в том, что погрешность даже в 0,25 ЕД инсулина означает разницу между нормальным сахаром в крови и гипогликемией для большинства больных диабетом. Научиться точно колоть малые дозы инсулина — это второе по важности, что вам нужно сделать при диабете 1 и 2 типа, после тщательного соблюдения низко-углеводной диеты. Как этого достигнуть? Есть два пути:
Использовать инсулиновые помпы вместо шприцев мы не рекомендуем, в том числе и детям, больным диабетом 1 типа. Почему — читайте здесь .
Инсулин в лечении диабета 1 и 2 типа:
Больные диабетом, которые читают наш сайт, знают, что никогда не нужно колоть больше 7-8 ЕД инсулина в одной инъекции. Что делать, если ваши дозировки инсулина больше? Прочитайте “Как правильно колоть большие дозы инсулина ”. С другой стороны, многим детям, больным диабетом 1 типа, требуются ничтожно малые дозировки инсулина около 0,1 ЕД. Если колоть больше, то у них сахар непрерывно скачет и часто возникает гипогликемия.

Исходя из всего этого, каким должен быть идеальный шприц? Он должен быть емкостью не более 10 ЕД. На его шкале отмечены каждые 0,25 ЕД. Причем эти отметки должны быть достаточно далеко друг от друга, чтобы можно было визуально предположить даже дозу в ? ЕД инсулина. Для этого шприц должен быть очень длинным и тонким. Проблема в том, что такого шприца пока нет в природе. Производители остаются глухими к проблемам больных диабетом, причем не только у нас, но и за рубежом. Поэтому мы пытаемся обходиться тем, что есть.
В аптеках вы, скорее всего, найдете только шприцы с шагом шкалы 2 ЕД инсулина, как тот, который представлен на рисунке в верху статьи. Изредка попадаются шприцы с ценой деления шкалы 1 ЕД. Насколько я знаю, существует единственный инсулиновый шприц, у которого шкала размечена через каждые 0,25 ЕД. Это Becton Dickinson Micro-Fine Plus Demi емкостью 0,3 мл, т. е. 30 ЕД инсулина в стандартной концентрации U-100.

У этих шприцев “официальная” цена деления шкалы — 0,5 ЕД. Плюс есть еще дополнительная шкала через каждые 0,25 ЕД. По отзывам больных диабетом, дозу инсулина 0,25 ЕД получается набрать весьма точно. На Украине эти шприцы являются большим дефицитом. В России, наверно, можно заказать, если хорошо поискать. Аналогов им пока не существует. Причем эта ситуация во всем мире (!) продолжается уже не одну пятилетку.
Если я узнаю, что появились другие подобные шприцы, то сразу напишу здесь и сообщу по почте всем подписчикам рассылки. Ну и главное — узнайте, как разбавлять инсулин. чтобы точно колоть низкие дозы.
Уплотнитель на поршне шприцаУплотнитель на поршне шприца — это кусочек резины темного цвета. Его позиция на шкале отражает, сколько вещества набрали в шприц. Дозу инсулина нужно смотреть по тому концу уплотнителя, который находится ближе всего к игле. Желательно, чтобы уплотнитель имел плоскую форму, а не коническую, как в некоторых шприцах,чтобы удобнее было читать дозу. Для производства уплотнителей обычно используют синтетический каучук, без натурального латекса, чтобы не было аллергии.
ИглыИглы всех инсулиновых шприцев, которые сейчас продаются, весьма острые. Производители любят уверят больных диабетом, что у их шприцев иглы острее, чем у конкурентов. Как правило, они преувеличивают. Лучше бы они наладили производство более подходящих шприцев, чтобы точно колоть малые дозы инсулина.
Какие иглы использовать для уколов инсулинаВведение инсулина нужно осуществлять в подкожную клетчатку (подкожный жир). При этом важно, чтобы инъекция не получилась внутримышечной (глубже, чем нужно) или внутрикожной, т. е. слишком близко к поверхности. К сожалению, диабетики часто не формируют кожную складку, а делают себе укол под прямым углом. Это приводит к попаданию инсулина в мышцу, и уровень сахара в крови колеблется непредсказуемо.
Производители изменяют длину и толщину игл для инсулиновых шприцев, чтобы случайных внутримышечных введений инсулина было как можно меньше. Потому что у взрослых людей без ожирения, а также у детей, толщина подкожной клетчатки обычно меньше, чем длина стандартной иглы (12-13 мм).
В наше время вы можете пользоваться короткими инсулиновыми иглами, длиной 4, 5, 6 или 8 мм. Дополнительное преимущество в том, что эти иглы еще и более тонкие, чем стандартные. У обычной иглы шприца диаметр составляет 0,4, 0,36 или 0,33 мм. А диаметр укороченной инсулиновой иглы — 0,3 или даже 0,25 или 0,23 мм. Такая игла позволяет вводить инсулин практически безболезненно.

Сейчас мы приведем современные рекомендации, какую длину иглы лучше выбрать для введения инсулина:

Вывод: обращайте внимание на длину и диаметр иглы для инсулинового шприца и шприц-ручки. Чем тоньше диаметр иглы, тем более безболезненным окажется введение инсулина. В то же время, иглы инсулиновых шприцев уже выпускаются настолько тонкие, насколько это возможно. Если их делать еще тоньше, то они начнут ломаться во время инъекции. Производители хорошо это понимают.
Вы реально можете делать себе уколы инсулина совершенно безболезненно. Для этого нужно выбрать тонкие иглы и использовать технику быстрой инъекции .
Сколько инъекций инсулина можно делать одной иглойКак выбирать инсулиновые иглы — мы уже обсудили ранее в этой статье. Чтобы сделать свои иглы самыми удобными для диабетиков, производители очень стараются. Острия инсулиновых игл затачивают с использованием новейших технологий, а также дополнительно смазывают. Но если использовать иглу повторно, а тем более, многократно, то ее острие затупляется, а смазочное покрытие стирается.
Вы быстро убедитесь, что многократное введение инсулина одной и той же иглой становится с каждым разом все более болезненным. Приходится увеличивать силу, чтобы проткнуть кожу тупой иглой. Из-за этого повышается риск искривления иглы или даже ее поломки.

Существует главный риск многократного использования инсулиновых игл, который нельзя увидеть глазами. Это микроскопические травмы тканей. При сильном оптическом увеличении видно, что после каждого использования иглы ее острие все сильнее изгибается и приобретает форму крючка. После введения инсулина иглу нужно вынуть. В этот момент крючок разрывает ткани, травмируя их.
Из-за этого у многих пациентов образуются осложнения на коже. Часто бывают поражения подкожных тканей, которые проявляются уплотнениями. Чтобы вовремя их выявлять, нужно осматривать и прощупывать кожу. Потому что иногда эти проблемы не видны, и обнаружить их можно только на ощупь.
Липодистрофические уплотнения кожи — это не только косметический дефект. Они могут привести к серьезным медицинским проблемам. Вводить инсулин в проблемные места нельзя, но часто больные продолжают это делать. Потому что уколы туда менее болезненны. Дело в том, что всасывание инсулина из этих участков — неравномерное. Из-за этого уровень сахара в крови сильно колеблется.

В инструкциях к шприц-ручкам указано, что иглу нужно снимать после каждого укола. Большинство диабетиков не соблюдают этого правила. В такой ситуации канал между инсулиновым картриджем и окружающей средой остается открытым. Постепенно во флакон попадает воздух, а часть инсулина теряется из-за утечки.
Когда в картридже появляется воздух, то понижается точность дозировки инсулина. Если пузырьков воздуха в картридже много, то иногда пациент получает только 50-70% от набранной дозы инсулина. Чтобы избежать этого, следует при введении инсулина с помощью шприц-ручки вынимать иглу не сразу, а через 10 секунд после того, как поршень достиг своего нижнего положения.
Если использовать иглу несколько раз, то это приводит к тому, что канал забивается кристаллами инсулина, и подача раствора затрудняется. Учитывая все сказанное выше, в идеале, каждую иглу следует использовать только один раз. Врачам следует периодически проверять у каждого диабетика его технику введения инсулина и состояние мест уколов на коже.
Эффективное лечение диабета 2 типа:
Начало практического применения инсулина почти 85 лет тому назад остается одним из немногих событий, значение которых не оспаривается и современной медициной. С тех пор многие миллионы нуждающихся в инсулине больных во всем мире были спасены от смерти в результате диабетической комы. Пожизненное заместительное лечение инсулином стало основным условием выживания больных диабетом 1 типа, оно также играет большую роль в терапии определенной части больных диабетом 2 типа. В первые годы существовало достаточно много проблем, связанных с получением препарата, техникой его введения, изменением доз, но постепенно все эти вопросы были решены. Сейчас каждому больному диабетом с потребностью в инсулине вместо фразы «Мы вынуждены колоть инсулин», следовало бы говорить: «Мы имеем возможность колоть инсулин». В последние годы интерес к возможностям совершенствования инсулинотерапии, т. е. приближения к физиологическим условиям, постоянно растет. Определенную роль здесь играют не только установка на уменьшение ограничений в образе жизни и улучшение качества жизни, но и признание необходимости коренных преобразований, направленных на улучшение метаболического контроля. Дж. Дж. Р. Маклеод (ассистенты которого — Фредерик Бантинг и Чарльз Бест — в 1921 г. открыли инсулин) писал в своей книге «Инсулин и его применение в лечении диабета»: «Чтобы больной мог доверить самому себе свою собственную жизнь, ему нужно отлично овладеть определением дозы и введением инсулина. » Эта фраза актуальна и по сей день, поскольку замены подкожному введению инсулина в обозримом будущем не предвидится.
В связи с этим очень важно правильно использовать инсулин и современные средства его введения, к которым относятся шприцы, шприц-ручки, носимые инсулиновые помпы.
Хранение инсулинаКак у любого лекарственного препарата, длительность хранения инсулина ограничена. На каждом флаконе обязательно указывается срок годности препарата. Запас инсулина необходимо хранить в холодильнике при температуре + 2. +8 °С (ни в коем случае не замораживать). Флаконы с инсулином или шприц-ручки, которые используются для ежедневных инъекций, могут храниться при комнатной температуре в течение 1 мес. Также нельзя допускать перегревания инсулина (например, запрещено оставлять его на солнце или летом в закрытой машине). После инъекции обязательно следует убирать флакон инсулина в бумажную упаковку, поскольку активность инсулина снижается под воздействием света (шприц-ручка закрывается колпачком). Не рекомендуется при перевозке запаса инсулина (во время отпуска, командировки и т. д.) сдавать его в багаж, так как он может потеряться, разбиться, замерзнуть или перегреться.
Инсулиновые шприцыСтеклянные шприцы неудобны (требуют стерилизации) и не могут обеспечить достаточно точную дозировку инсулина, поэтому сегодня они практически не применяются. При использовании пластиковых шприцев рекомендуются шприцы со встроенной иглой, позволяющей устранить так называемое «мертвое пространство», в котором в обычном шприце со съемной иглой после инъекции остается некоторое количество раствора. Таким образом, при каждом введении теряется определенное количество препарата, что, учитывая масштабы заболеваемости диабетом, оборачивается огромными экономическими потерями. Пластиковые шприцы вполне можно использовать неоднократно, при условии, что с ними обращаются правильно, соблюдая правила гигиены. Желательно, чтобы цена деления инсулинового шприца была не более 1 ЕД, а для детей — 0,5 ЕД.
Концентрация инсулинаПластиковые шприцы выпускаются для инсулина с концентрацией 40 ЕД/мл и 100 ЕД/мл, поэтому при получении или покупке новой партии шприцев следует обращать внимание на их шкалу. Больных, отправляющихся в поездку за рубеж, также стоит предупредить о том, что в большинстве стран используется только инсулин с концентрацией 100 ЕД/мл и соответствующие шприцы. В России в настоящее время встречается инсулин в обеих концентрациях, хотя ведущие мировые производители инсулина поставляют его в концентрации 100 ЕД в 1 мл.
Набор инсулина в шприцПоследовательность действий при наборе инсулина с помощью шприца следующая:
Возможность смешивания инсулинов короткого и продленного действия в одном шприце зависит от вида пролонгированного инсулина. Смешивать можно только те инсулины, в которых использован белок (НПХ-инсулины). Нельзя смешивать появившиеся в последние годы аналоги человеческого инсулина. Целесообразность смешивания инсулинов объясняется возможностью уменьшения числа инъекций. Последовательность действий при наборе в один шприц двух инсулинов следующая:
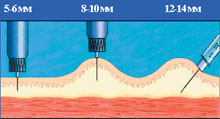
Рисунок 1. Введение инсулина иглами различной длины
Скорость всасывания инсулина зависит от того, куда вводится игла. Инъекции инсулина должны всегда осуществляться в подкожный жир, но не внутрикожно и не внутримышечно (рис. 1). Оказалось, что толщина подкожной клетчатки у лиц с нормальным весом, особенно у детей, часто меньше длины стандартной инсулиновой иглы (12–13 мм). Как показывает опыт, очень часто больные не формируют складку и делают инъекцию под прямым углом, что приводит к попаданию инсулина в мышцу. Это подтвердили специальные исследования с использованием ультразвуковой аппаратуры и компьютерной томографии. Периодическое попадание инсулина в мышечный слой может приводить к непредсказуемым колебаниям уровня гликемии. Для того чтобы избежать вероятности проведения внутримышечной инъекции, следует использовать короткие инсулиновые иглы — длиной 8 мм (Бектон Дикинсон Микрофайн, Новофайн, Дизетроник). Кроме того, эти иглы являются и самыми тонкими. Если диаметр стандартных игл составляет 0,4; 0,36 или 0,33 мм, то диаметр укороченной иглы — всего лишь 0,3 или 0,25 мм. Это особенно актуально для детей, поскольку такая игла практически не вызывает болезненных ощущений. В последнее время предлагаются и более короткие (5–6 мм) иглы, которые чаще применяют у детей, но дальнейшее уменьшение длины увеличивает вероятность внутрикожного попадания.
Для того чтобы сделать инъекцию инсулина, необходимо следующее:

Рисунок 2. Формирование складки кожи для инъекции инсулина
Для инъекций инсулина используются несколько областей: передняя поверхность живота, передняя поверхность бедер, наружная поверхность плеч, ягодицы (рис. 3). Делать инъекцию самому себе в плечо не рекомендуется, так как при этом невозможно сформировать складку, а значит, увеличивается риск внутримышечного введения инсулина. Следует знать, что инсулин из различных областей тела всасывается с разной скоростью (например, быстрее всего из области живота). Поэтому перед приемом пищи рекомендуется вводить инсулин короткого действия в эту область. Инъекции пролонгированных препаратов инсулина можно делать в бедра или ягодицы. Место инъекции должно быть каждый день новым, в противном случае возможны колебания уровня сахара крови.
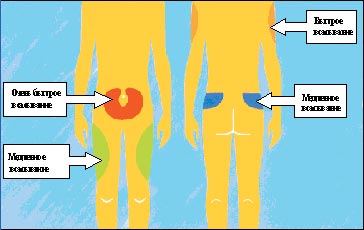
Рисунок 3. Области инъекций инсулина
Следует следить также за тем, чтобы в местах инъекций не появлялись изменения — липодистрофии, которые ухудшают всасывание инсулина (см. ниже). Для этого необходимо чередовать места инъекций, а также отступать от места предыдущей инъекции не менее чем на 2 см.
Шприц-ручкиВ последние годы, наряду с пластиковыми инсулиновыми шприцами, все большее распространение получают полуавтоматические дозаторы инсулина, так называемые шприц-ручки. Их устройство напоминает чернильную авторучку, в которой вместо резервуара с чернилами находится картридж с инсулином, а вместо пера — одноразовая инсулиновая игла. Подобные «ручки» выпускаются сейчас практически всеми зарубежными производителями инсулинов (Ново Нордиск, Эли Лилли, Авентис), а также производителями медицинского оборудования (Бектон Дикинсон). Исходно они были разработаны для больных с нарушением зрения, которые не могли самостоятельно набрать инсулин в шприц. В дальнейшем их стали использовать все больные сахарным диабетом, так как они позволяют повысить качество жизни больного: отпадает необходимость носить с собой флакон с инсулином и набирать его шприцем. Особенно это значимо при современных режимах интенсифицированной инсулинотерапии, когда в течение дня больному приходится делать инъекции многократно (рис. 4).
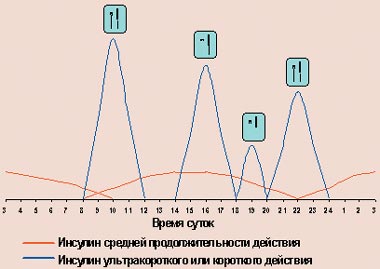
Рисунок 4. Режим интенсифицированной инсулинотерапии с помощью многократных инъекций
Однако освоить технику инъекций с помощью шприц-ручки несколько сложнее, поэтому больные должны тщательно изучить инструкцию по использованию и строго придерживаться всех указаний. Один из недостатков шприц-ручек также состоит в том, что, когда в картридже остается небольшое количество инсулина (меньше нужной больному дозы), многие пациенты просто выбрасывают такой картридж и вместе с ним инсулин. Кроме того, если больной вводит инсулины короткого и продленного действия в индивидуально подобранном соотношении (например, при интенсифицированной инсулинотерапии), то он лишен возможности смешать и ввести их вместе (как в шприце): приходится вводить их раздельно двумя «ручками», таким образом увеличивается число инъекций. Как и в случае с инсулиновыми шприцами, важное требование к инъекторам — возможность дозировать кратно 1 ЕД, а для маленьких детей — кратно 0,5 ЕД. Перед инъекцией пролонгированного инсулина нужно произвести 10–12 поворотов ручки на 180° для того, чтобы шарик, находящийся в картридже, равномерно перемешал инсулин. Наборным кольцом ставится необходимая доза в окошке корпуса. Введя иглу под кожу так, как было описано выше, следует нажать на кнопку до упора. Через 7–10 с (!) вынуть иглу.
Самой первой шприц-ручкой была Новопен, созданная в 1985 г. Необходимая доза с ее помощью вводилась дискретно, так как с каждым нажатием кнопки можно было ввести только 1 или 2 ЕД.
Следующие поколения шприц-ручек позволяли вводить всю дозу сразу, предварительно определив ее. В настоящее время в России используются шприц-ручки, в которые вставляется картридж объемом 3 мл (300 ЕД инсулина). К ним относятся Новопен 3, Хумапен, Оптипен, Инново.
Новопен 3 предназначена для введения инсулинов компании Ново Нордиск. Шприц-ручка имеет корпус, изготовленный из пластика и металла. Она позволяет одномоментно ввести до 70 Ед инсулина, при этом шаг введения — 1 ЕД. Кроме классического варианта серебристой окраски выпускаются разноцветные шприц-ручки (чтобы не путать разные инсулины). Для детей имеется модификация Новопен 3 Деми, которая позволяет вводить инсулин с кратностью дозы 0,5 ЕД.
Шприц-ручка Хумапен предназначена для введения инсулинов компании Эли Лилли. Ручка очень проста в использовании, можно легко перезарядить картридж (за счет специального механизма), а также скорректировать неправильно набранную дозу. Корпус устройства полностью пластиковый, что облегчает его вес, а специально разработанный эргономичный дизайн корпуса делает его удобным для руки во время инъекции. Цветовые вставки на корпусе предназначены для использования различных инсулинов. Хумапен позволяет одномоментно ввести до 60 ЕД инсулина, шаг вводимой дозы — 1 ЕД.
Шприц-ручка Оптипен предназначена для введения инсулинов компании Авентис. Основное ее отличие от других моделей — наличие жидкокристаллического дисплея, на котором отображается доза для введения. Чаще всего на российском рынке встречается вариант Оптипен Про 1. Он позволяет одномоментно ввести до 60 ЕД инсулина, цифра «1» означает, что шаг вводимой дозы — 1 ЕД. Еще одним преимуществом данной модели является тот факт, что невозможно установить дозу больше, чем остается инсулина в картридже.
В 1999 г. компания Ново Нордиск выпустила новую шприц-ручку Инново. За счет специального механизма была уменьшена длина устройства. Как и у Оптипена, доза отображается на жидкокристаллическом дисплее. Но главное отличие от всех предыдущих модификаций в том, что Инново показывает время, прошедшее с момента последней инъекции, и запоминает последнюю дозу инсулина. Также электронная система контроля гарантирует точное введение набранной дозы. Диапазон вводимых доз — от 1 до 70 ЕД, шаг дозирования — 1 ЕД. Установленная доза может быть увеличена или уменьшена простым поворотом дозатора вперед или назад без потери инсулина. Невозможно установить больше дозу, чем остается инсулина в картридже.
Смена иглПоскольку больному, находящемуся на инсулинотерапии, за свою жизнь приходится делать огромное количество инъекций, большое значение приобретает качество инсулиновых игл. Для того чтобы обеспечить как можно более комфортное введение инсулина, производители постоянно делают иглы тоньше, короче, острее. Чтобы сделать введение инсулина практически безболезненным, острие иглы подвергается специальной заточке и смазке с использованием новейших технологий. Тем не менее повторное и многократное использование инсулиновой иглы ведет к повреждению ее острия и стиранию смазочного покрытия, что увеличивает болезненные ощущения и дискомфорт. Затупление иглы не только делает введение инсулина болезненным, но может стать причиной местного кровоизлияния. К тому же стирание смазки на игле способствует увеличению силы проталкивания иглы через кожу, в связи с чем возрастает опасность искривления иглы и даже ее поломки. Однако основной аргумент против многократного использования иглы — это микротравматизация ткани. Дело в том, что при повторном использовании иглы ее острие изгибается, приобретая форму крючка, что хорошо видно под микроскопом (рис. 5). При удалении иглы после введения инсулина этот крючок разрывает ткань, вызывая микротравму. Это способствует образованию у ряда больных выступающих уплотнений (плюс-ткань) в местах инъекций инсулина, т. е. липодистрофий. Помимо того, что липодистрофические уплотнения вызывают косметический дефект, они могут иметь серьезные медицинские последствия. Часто больные продолжают вводить инсулин в эти уплотнения в силу того, что уколы в этих местах менее болезненны. Однако всасывание инсулина в этих местах происходит неравномерно, в результате чего может ослабевать контроль гликемии. Довольно часто в таких ситуациях ставится ошибочный диагноз «лабильное течение диабета».

Рисунок 5. Деформация инсулиновых игл после многократного использования
Повторное использование иглы может приводить к тому, что кристаллы инсулина забивают канал, что, в свою очередь, затрудняет подачу инсулина и делает ее неадекватной.
Многократное использование игл для инсулиновых шприц-ручек может повлечь за собой еще одну серьезную ошибку. В инструкции к шприц-ручкам написано, что после каждой инъекции необходимо снимать иглу. Но большинство больных не соблюдают этого правила (в связи с тем, что бесплатно выдается недостаточное количество игл). Таким образом, остается открытым канал между инсулиновым картриджем и окружающей средой. В результате температурных колебаний происходит утечка инсулина и попадание воздуха во флакон. Наличие пузырьков воздуха в инсулиновом картридже приводит к более медленному введению инсулина по мере проталкивания поршня. В результате введенная доза инсулина может оказаться неточной. При наличии больших пузырьков воздуха количество введенного инсулина в некоторых случаях может составлять только 50–70% от набранной дозы. Для того чтобы снизить влияние этого фактора, необходимо вынимать иглу не сразу, а через 7–10 с после того, как поршень достиг своего нижнего положения, о чем и следует проинструктировать больных.
Какие же выводы можно сделать, исходя из всех вышеперечисленных наблюдений? В идеале следует рекомендовать одноразовое использование инсулиновых игл; кроме того, после каждого введения инсулина нужно немедленно снимать иглу.
Учитывая важность вышеперечисленных моментов, врачам следует периодически проверять средства введения инсулина, технику инъекций и состояние мест инъекций у каждого больного.
Инсулиновые помпыНосимые дозаторы инсулина (инсулиновые помпы) появились в конце 1970-х гг. Следующее десятилетие характеризовалось бурным интересом к этим новым техническим средствам введения инсулина, на них возлагались определенные надежды. После накопления опыта и проведения достаточного числа научно-клинических исследований помповый «бум» спал, и эти приборы заняли свое вполне определенное место в современной инсулинотерапии. В России в настоящее время используются помпы компании Медтроник Минимед.
При использовании дозаторов происходит следующее (рис. 6): для имитации физиологической секреции через установленную в теле канюлю (место инъекции меняется каждые 2–3 дня) инсулин короткого действия подается помпой непрерывно в виде подкожной инфузии (базальная скорость), а перед едой больной вводит различные дополнительные количества инсулина (болюсное введение).
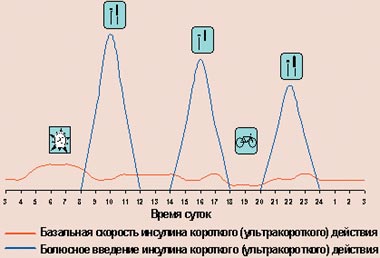
Рисунок 6. Режим интенсифицированной инсулинотерапии с помощью помпы
Таким образом, прибор представляет собой систему «открытого» типа. Это значит, что дозировку инсулина больной регулирует сам, изменяя ее в зависимости от результатов самоконтроля гликемии. Последнее и является тем звеном, которое как бы «замыкает цепочку», формируя обратную связь. Одно из главных преимуществ имеющихся носимых помп — возможность варьирования базальной скорости инфузии инсулина. Современные помпы позволяют устанавливать разную скорость для каждого часа суток, что помогает справиться с таким явлением, как «феномен утренней зари» (повышение уровня гликемии в ранние утренние часы, заставляющее больных в этом случае производить первую инъекцию инсулина в 5–6 ч утра). Также использование помп позволяет уменьшить количество инъекций, проявить большую гибкость в отношении времени приема пищи и количества потребляемых углеводов. Существуют и имплантируемые помпы, в которых инсулин попадает внутрибрюшинно, а значит, поступает в воротную вену, как это происходит при нормальной секреции инсулина.
Тем не менее многочисленные исследования показали, что значительной разницы в уровне метаболического контроля у больных, использующих дозаторы инсулина, и у тех, кто находится на режиме многократных инъекций, нет. Самым большим недостатком является высокая стоимость помп. Применение помп однозначно оправдано в определенных ситуациях, например во время беременности, у детей с лабильным течением диабета и т. д. Миниатюрного, портативного прибора, который бы не только вводил инсулин, но и имел датчик для определения гликемии, а также функцию автоматизированной подачи инсулина на основе полученных результатов, т. е. представлял бы собой искусственную b-клетку, для длительного клинического применения пока не разработано. Тем не менее экспериментальные модели уже существуют, и серийное производство таких приборов может начаться в ближайшем будущем. В связи с этим возрос интерес к применению обычных помп, так как и медицинским работникам, и больным необходимо привыкать к обращению со сложными техническими устройствами.
Таким образом, на сегодняшний день в нашем арсенале имеются средства самоконтроля и введения инсулина, которые во многом позволяют оптимизировать лечение больных сахарным диабетом. Остается лишь научить больных правильно их использовать, что представляет собой не менее трудную задачу, чем само создание этих средств.
ЛитератураА. Ю. Майоров. кандидат медицинских наук
ЭНЦ РАМН, Москва